Leišmanioza (leishmanioza) je bolezen, ki jo povzročajo protozojski paraziti iz rodu Leishmania in se prenaša z ugrizom nekaterih vrst peščenih mušic (sand flies). Okužba prizadene predvsem kožo, sluznice in notranje organe, potek in težavnost pa sta odvisna od vrste parazita, obrambnega sistema gostitelja in geografske razširjenosti.
Oblike bolezni in glavne značilnosti
- Kožna leišmanioza: povzroča enega ali več lokaliziranih kožnih vozličev ali razjed, ki se lahko spontanode celijo, vendar pogosto pustijo brazgotine. (V Evropi so pogoste vrste npr. L. major, L. tropica in v Novi svet L. mexicana, L. braziliensis.)
- Mukokutana leišmanioza: razjede na koži, v ustni votlini in nosu, ki se lahko razširijo in povzročijo hude uničevalne lezije sluznic in hrustančnega tkiva.
- Visceralna leišmanioza (kalazar): sistemska okužba, ki se lahko začne z nejasno vročino, izgubo telesne teže, velikostjo vranice in jeter ter znižanjem številk rdečih in belih krvnih celic. Če ni zdravljena, je lahko smrtna.
Simptomi
Simptomi se razlikujejo glede na obliko:
- Kožna: majhen rdeč madež, ki napreduje v vozlič ali razjedo, pogosto brez bolečin, lahko srbeča; okužbe se lahko sekundarno bakterijsko poslabšajo.
- Mukokutana: razjede in razgradnja sluznic, nosna zamašenost, rinoreja, izguba nosne strukture ali težave pri govoru in hranjenju, če so prizadete ustne sluznice.
- Visceralna: dolgotrajna vročina, slabokrvnost (anemija), povečana vranica (hipersplenizem), povečana jetra, splošno slabše počutje, izguba apetita in teže.
Vzroki, prenos in vektorji
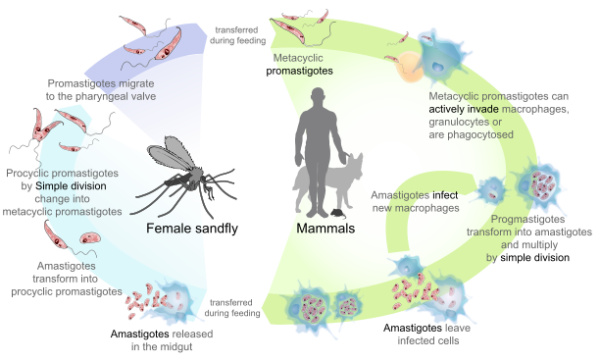
Bolezen povzročajo različne vrste rodu Leishmania — pri ljudeh jih je opisano več kot 20 vrst. Okužbo prenašajo samice peščenih mušic, ki ob piku prenesejo obliko parazita (promastigote). V telesu gostitelja parazit vstopi v makrofage in preide v amastigote, kjer se razmnožuje. Rezervoarji okužbe so pogosto sesalci (psi, glodavci) in v nekaterih regijah tudi divje živali.
Do prenosa lahko pride tudi manj pogosto z:
- nepreverjeno transfuzijo krvi,
- kontaminiranimi iglami,
- zaradi vertikalnega prenosa (z matere na plod) v redkih primerih.
Dejavniki tveganja
Dejavniki tveganja vključujejo revščina, podhranjenost, krčenje gozdov in urbanizacija, saj spremembe v okolju in življenjskih razmerah prispevajo k širjenju vektorjev in stiku med ljudmi in rezervoarji okužbe. Tveganje je večje pri osebah z oslabljenim imunskim sistemom (npr. zaradi HIV).
Diagnoza
Bolezen je mogoče potrditi z različnimi metodami:
- mikroskopska preiskava vzorca iz razjede ali tkiva (identifikacija amastigotov),
- kultura parazitov iz tkiva,
- molekularne metode (PCR) za dokaz DNK Leishmania,
- serološki testi in hitri antigenski testi (npr. rK39) so uporabni predvsem pri visceralni leišmaniozi,
- pri visceralni obliki se v določenih primerih opravijo aspircija vranice, kostnega mozga ali bezgavk (vendar so invazivni posegi in zahtevajo ustrezno opremo).
Vse tri vrste je mogoče diagnosticirati s prepoznavanjem parazitov pod mikroskopom. Visceralno obliko je mogoče diagnosticirati s krvnim testom.
Zdravljenje
Izbira terapije je odvisna od vrste leišmanije, lokalizacije okužbe, resnosti bolezni in geografske regije (zaradi rezistence):
- Sistemski pripravki za visceralno obliko: liposomalni amfotericin B (pogosto zdravilo izbire v številnih regijah), pentavalentni antimoniji (npr. natrijev stiboglukonat ali meglumin antimonat) ter paromomycin; kombinacije zdravil se uporabljajo za zmanjšanje odpornosti in krajšanje trajanja zdravljenja. Zdravila, ki se uporabljajo pri visceralni obliki, so: liposomalni amfotericin B, kombinacija pentavalentnih antimonijev in paromomicina ter miltefosin.
- Oralno zdravljenje: miltefosin je učinkovito pri nekaterih oblikah in predstavlja pomembno orodje, vendar so znani neželeni učinki in tveganja (npr. teratogenost — ne uporabljati v času nosečnosti).
- Kožna in lokalizirana zdravljenje: lokalne terapije (intralezionalne injekcije antimonijev, paromomicinová krema, krioterapija, termoterapija), kirurško odstranitev manjših lezij v nekaterih primerih in sistemski antibiotiki, če pride do sekundarne bakterijske okužbe. Pri kožni obliki lahko pomagajo paromomicin, flukonazol ali pentamidin.
- Pri mukokutani obliki je pogosto potreben sistemski pristop zaradi tveganja progresije in uničenja sluznic.
Pri izbiri zdravljenja je pomembno upoštevati morebitne stranske učinke (kardio-, nefro- in hepatotoksičnost pri nekaterih zdravilih), interakcije z drugimi zdravili in stanje bolnika. Zaradi naraščajoče odpornosti so priporočene kombinirane terapije in regionalne smernice.
Preprečevanje in nadzor
- spanje pod mrežami, obdelanimi z insekticidom, in nošenje za zaščito primerne obleke zvečer in ponoči, ko so peščene mušice najbolj aktivne,
- uporaba repelentov na izpostavljenih delih kože,
- uničevanje legel vektorjev in ciljno uporabo insekticidov v prizadetih območjih,
- kritja oken in vrat ter uporaba mrež v stanovanjih,
- obvladovanje rezervoarjev (npr. zdravljenje ali nadzor bolnih psov), kjer je to izvedljivo in sprejemljivo,
- zgodnje odkrivanje in zdravljenje obolelih, kar zmanjša verjetnost prenosa naprej.
V raziskavi so v razvoju tudi cepiva, vendar zaenkrat ni široko dostopnega univerzalnega cepiva za ljudi.
Epidemiologija
Leta 2014 je bilo v približno 98 državah okuženih približno 12 milijonov ljudi. Vsako leto se pojavi približno 2 milijona novih primerov. Vsako leto zaradi bolezni umre od 20 tisoč do 50 tisoč ljudi. Okoli 200 milijonov ljudi v Aziji, Afriki, Južni in Srednji Ameriki ter južni Evropi živi na območjih, kjer je bolezen pogosta. Svetovna zdravstvena organizacija je dobila popuste na nekatera zdravila za zdravljenje bolezni. Najbolj prizadete so nekatere regije Indije, Bangladeša, Nepala, Sudana, Brazilije in drugih držav z zmerno do visoko endemičnostjo.
Rezervoarji in zoonoza
Zajedavci, ki povzročajo bolezen, okužijo tudi druge sesalce: Bolezen je bila opisana pri psih, mačkah, glodavcih, govedu in konjih. Poleg sesalca parazit potrebuje tudi žuželko, ki parazita razširi s svojim pikom.
V mnogih endemičnih območjih so psi pomembni rezervoarji za L. infantum (visceralna in kožna oblike), zato programe nadzora pogosto usmerjajo tudi na veterinarske ukrepe.
Prognoza in zapleti
Pri kožni leišmaniozi je prognoza pogosto dobra, vendar so možne trajne brazgotine in estetske posledice. Pri mukokutani in visceralni obliki lahko pride do trajnih deformacij ali smrti, če zdravljenje ni ustrezno in pravočasno. Poleg tega okužba pri osebah z oslabljenim imunskim sistemom (npr. HIV) poteka težje in zahteva intenzivnejše medicinsko obravnavo.
Priporočila za potnike in javno zdravje
- potniki v endemične regije naj uporabljajo zaščitne mreže, repelente in ustrezno obleko,
- izogibanje dejavnostim v mraku in ponoči v območjih z veliko gostoto peščenih mušic,
- enzačasno iskanje zdravstvene pomoči ob pojavu kožnih lezij ali vztrajne vročine po potovanju v prizadeta območja.
Leišmanioza je kompleksen problem javnega zdravja, kjer so uspehi nadzora odvisni od kombinacije diagnostičnih orodij, dostopa do ustreznega zdravljenja, nadzora vektorjev in izboljšanja socialno-ekonomskih pogojev v prizadetih skupnostih.